Причины ухудшения качества медицинской помощи – довольно тёмная область. Вся она пронизана предположениями и произвольными суждениями, на почве которых постоянно разгораются конфликты, и страдают от них, в основном, практикующие врачи.
Постоянные подмены понятий и смешения принципов в системе здравоохранения, нехватка объективных и достоверных сведений о качестве медицинской помощи и, самое главное, об истинных причинах его ухудшения, образуют питательный бульон для различного рода спекуляций и деструктивных концепций типа «борьбы с ятрогенными преступлениями».
Медицина – гуманная наука, и вся сила её заключается в знании правды. Конечно, авторы настоящей серии публикаций не претендуют ни на то, ни на другое в их абсолютных значениях, но лишь пытаются обозначить перспективное, по их мнению, направление поисков. Авторы надеются своими публикациями инициировать исследования, в результате которых, возможно, появятся надёжные аналитические инструменты, способные обеспечить систему здравоохранения полными, объективными и достоверными сведениями об истинных причинах ухудшения качества медицинской помощи, без чего невозможно осознанное движение к его улучшению.
Мы продолжаем серию статей на тему анализа причин нарушений установленных требований и дефектов медицинской помощи, выявляемых при проведении экспертизы качества медицинской помощи. Теоретическая база анализа в общих чертах изложена в работе «Анализ причин ухудшения качества медицинской помощи. Основные положения». В этой статье мы предлагаем несколько аналитических моделей.
Для уменьшения объёма материала в тексте будут использованы следующие сокращения:
Агент влияния (на качество медицинской помощи) – субъект, оказавший либо оказывающий какое-либо влияние на качество медицинской помощи, включая любые из его характеристик. В Методике используется в более узком понимании лица, внёсшего значимый вклад формирование какой-либо Причины (см.ниже), хотя отнесение к этой категории организованных и неорганизованных групп людей, органов и организаций и т.д. (вплоть до общества в целом) не исключается;
Дефект – дефект медицинской помощи;
Методика экспертизы – авторская Методика проведения экспертизы качества медицинской помощи, основа нашей Технологии экспертизы качества медицинской помощи, входящей в технологический комплекс Экспертная система оценки соответствия в здравоохранении «Экспертздравсервис»;
Нарушение – нарушение установленных требований;
Причина – вероятная непосредственная либо значимая причина ухудшения качества медицинской помощи. В целях настоящей работы используется в более узком смысле вероятной непосредственной либо значимой причины выявленного нарушения установленных требований и/или дефекта медицинской помощи;
Фактор влияния (на качество медицинской помощи) – обстоятельства, оказавшие либо оказывающие какое-либо влияние на качество медицинской помощи, включая любые из его характеристик. В Методике чаще используется в более узком понимании обстоятельств, оказывающих негативное влияние на качество медицинской помощи, ответственных за формирование Причины (см.выше), а также характерных (идентифицирующих) признаков таких обстоятельств;
Экспертиза – экспертиза качества медицинской помощи.
Как мы уже отмечали в работе «Анализ причин ухудшения качества медицинской помощи. Основные положения», в настоящее время классификаторы причин ухудшения качества медицинской помощи отсутствуют, а их разработка представляет собой серьёзную научную задачу, поскольку у каждого нарушения установленных требований и/или дефекта медицинской помощи, как правило, имеется более одной значимой причины. При этом, каждая из определяемых причин редко бывает первоисточником проблемы. Она сама является объектом воздействия других причин и продуктом этого влияния. Агенты и факторы влияния различным образом воздействуют на разные характеристики качества медицинской помощи и друг на друга, образуя многомерный массив, в котором слои влияния переплетаются и взаимно проникают друг в друга вплоть до смешения.
В то же время, Экспертиза не проводится ради Экспертизы. Цели проведения её самой диктуют необходимость выяснить с её помощью наиболее значимые причины ухудшения качества медицинской помощи, чтобы по возможности устранить их либо ослабить их негативное влияние, и иного способа целенаправленного улучшения качества медицинской помощи не существует. В отсутствие системной работы в отношении причин ухудшения качества медицинской помощи, в качестве способов его улучшения доминируют произвольно-насильственные – установление умозрительных конструкций в виде требований вместо выработки и принятия обоснованных управленческих решений, а когда что-то идёт не так – запускается поиск «виновного», которым почти всегда становится врач, дабы его «примерно» наказать «в назидание» другим врачам. Неудивительно, что, несмотря на «прилагаемые усилия», качество медицинской помощи в стране по-прежнему оставляет желать лучшего.
Предлагаемые аналитические модели не решают проблему управления причинами ухудшения качества медицинской помощи радикально, однако обозначают перспективный путь её решения.
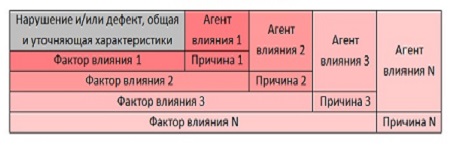
Первая из них – Концентрическая модель анализа причин ухудшения качества медицинской помощи (схема 1). Причины ухудшения качества медицинской помощи, идентифицированные в качестве причин нарушений установленных требований и дефектов медицинской помощи, обусловившие их Факторы влияния и ответственные за их появление Агенты влияния располагаются в этой модели в порядке убывания их значимости, образуя концентрически расходящиеся от выявленного нарушения установленных требований и/или дефекта медицинской помощи сегменты вложенных одна в другую окружностей. При этом Факторы влияния и Агенты влияния, формирующие каждый следующий сегмент (окружности большего радиуса), влияют на появление не только следующей Причины, но и предшествующей, более значимой.
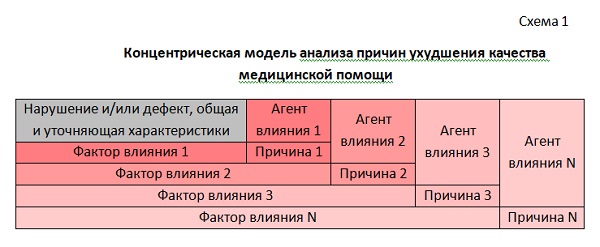
Схема 1. Концентрическая модель анализа причин ухудшения качества медицинской помощи
«Концентрическая модель» проста и довольно точна. Практическое её использование особой сложности не представляет при соблюдении некоторых условий:
1) общая и уточняющая характеристика каждого выявляемого нарушения установленных требований и/или дефекта медицинской помощи необходимы для позиционирования его в качестве типичного объекта влияния и формирования справочника типичных нарушений и дефектов;
2) необходимо отличать Агенты влияния и Факторы влияния, обусловившие появление той или иной Причины, от относительно стабильных агентов и факторов влияния на качество медицинской помощи в целом;
3) необходимо сформировать и по мере накопления данных совершенствовать справочники типичных Причин, обуславливающих их появление Факторов влияния и ответственных за них Агентов влияния;
4) Агенты влияния и/или Факторы влияния, подставляемые в схему из справочников при проведении анализа, могут повторяться (например, Факторы влияния: 1 – невыполнение больным врачебных назначений, 2 – недостаточное внимание врача к вопросам формирования приверженности больного к лечению, 3 – стойкие убеждения больного; Агенты влияния: 1 – пациент, 2 – врач, 3 – пациент);
5) многие Причины, Агенты влияния и Факторы влияния не могут быть установлены с достаточной убедительностью в качестве наиболее значимых на основании Экспертизы одного случая оказания медицинской помощи, а только при систематическом проведении такого анализа в управляемой системе;
6) необходимо заранее ограничить предельное количество «слоёв» анализа пределами управленческих возможностей системы (анализ на «дальних подступах» не имеет практического смысла, а необходимые пределы зависят от уровня организации управляемой системы);
7) для дальнейшего статистического анализа результатов желательно установить единицу, отражающую вклад Причин, Агентов влияния и Факторов влияния («удельный вес», близость к самому нарушению и/или дефекту), исходя из числа «слоёв» (например, для «трёхслойной» модели ближний «слой» – 3 балла, дальний – 1 балл, промежуточный – 2 балла);
8) результаты анализа по одному выявленному нарушению и/или дефекту представляют собой три перечня (Причин, Агентов влияния и Факторов влияния), ранжированных по наибольшему вкладу в ухудшение качества с учётом всех повторов.
Модульная модель анализа причин ухудшения качества медицинской помощи (схема 2) представляет собой модификацию т.н. «модели причинно-следственных связей», наиболее известным вариантом которой является Диаграмма Исикавы. Основное отличие «Модульной модели» от последней заключается в стандартной «модульной» структуре каждой «подключаемой» причины появления нарушения и/или дефекта при произвольном количестве самих «модулей» (т.е., причин и др.). От «Концентрической модели» она отличается непосредственным «подключением» каждой причины к выявленному нарушению и/или дефекту. Она в той же степени более точна, в которой более сложна.
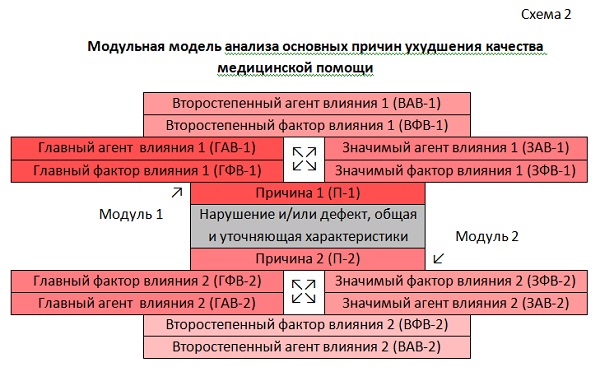
Схема 2. Модульная модель анализа причин ухудшения качества медицинской помощи (двухмодульный вариант)
Условия корректного использования «Модульной модели» те же, что и для «Концентрической», с той разницей, что каждый подключаемый «модуль» будет иметь свою «линейку» баллов. При этом, «линейка» баллов каждого «модуля» будет отличаться на единицу от «линейки» соседнего и, соответственно, следует заранее установить предельное количество «подключаемых» причин («модулей»), чтобы значимость причины и всего состава соответствующего «модуля» отражалась в результатах. Например, для «Модуля 1» (сокращения на примере схемы 2): П-1, ГАВ-1 и ГФВ-1 – 4 балла, ЗАВ-1 и ЗФВ-1 – 3 балла, ВАВ-1 и ВФВ-1 – 2 балла; для «Модуля 2» П-2, ГАВ-2 и ГФВ-2 – 3 балла, ЗАВ-2 и ЗФВ-2 – 2 балла, ВАВ-2 и ВФВ-2 – 1 балл.
Модель выборочного анализа целесообразности медицинских вмешательств (схема 3) базируется на Байесовой статистике и понимании физической основы очевидного вреда, причиняемого как отдельным людям, так и обществу в целом выполнением ненужных медицинских вмешательств (см. также «Трагедия гарантирована вероятностью»). Под нецелесообразными медицинскими вмешательствами следует понимать вмешательства, баланс пользы и вреда от выполнения которых слишком низок либо вовсе является отрицательным. Выполнение медицинских вмешательств, которые существенным образом не повлияют на ведение больного и результат оказания медицинской помощи, не только бесполезны в клиническом отношении, но опасны и вредны.
Это положение неоспоримо, поскольку любое медицинское вмешательство по факту:
а) связано с риском;
б) стоит денег;
в) задействует (занимает) ресурсы.
Назначение и проведение нецелесообразных медицинских вмешательств с этих позиций:
1) генерирует необоснованный риск;
2) бесполезно расходует общественные ресурсы;
3) блокирует доступ к медицинской помощи нуждающимся в ней больным.
В этой связи, и врачи в ведении больных, и эксперты, оценивающие качество медицинской помощи, должны владеть методами оценки целесообразности врачебных назначений и применять её, когда она необходима, что позволяет существенно снизить риски при оказании медицинской помощи конкретному больному, а медицинским организациям и здравоохранению в целом – значительно повысить эффективность использования ресурсов. Анализ целесообразности отдельных врачебных назначений Экспертом при проведении Экспертизы мог бы оказывать положительное влияние в обоих указанных отношениях за счёт обратной связи, организованной в управляемой системе.
Оценка целесообразности врачебных назначений требует определённых теоретических знаний и практических навыков проведения довольно сложных расчётов, а также оперативного доступа к нужным для производства расчётов медицинским статистическим сведениям (см. Owens K. D., Sox H. C. Jr. Medical decision making: probabilistic medical reasoning. Edward Shortliffe/Leslie Perreault, Medical Informatics: Computer Applications in Health Care. Addison-Wesley Publishing Company. Addison-Wesley Publ.Co. 1990, Chpt. 3, P. 70-116, перевод на русский язык), что в немалой степени ограничивало распространение этого метода в прошлом. Сейчас, с развитием вычислительной техники и глобальной коммуникационной сети Интернет, все эти препятствия преодолимы. Для быстрого принятия решения в экстренных ситуациях разработано множество готовых шкал оценки риска.
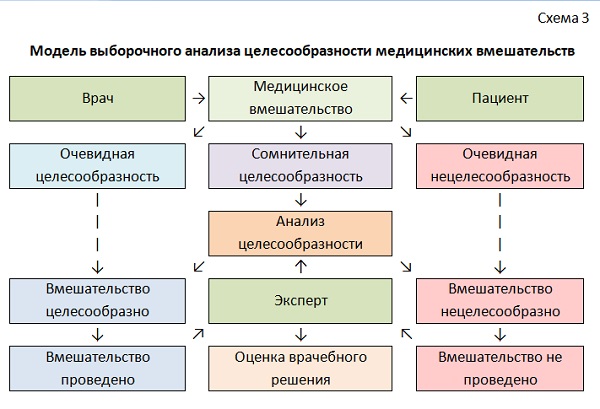
Схема 3. Модель выборочного анализа целесообразности медицинских вмешательств
В некоторых странах, включая Россию, использование этого метода имеет дополнительное ограничение в виде преобладающего понимания качества медицинской помощи как отпуска «положенного» перечня «медицинских услуг», определяемого директивно в системе здравоохранения для той или иной «модели пациента», «привязанной» к коду Международной классификации болезней (МКБ). Притом, кодирование оказанной медицинской помощи по МКБ, выходная функция процесса оказания медицинской помощи, под давлением внешней среды перемещается на его вход и диктует содержание лечебно-диагностического процесса, необоснованно упрощая и обезличивая его (см. также работу «Влезть через выход»).
Оценка риска – важнейший компонент оценки целесообразности выполнения любого действия. В то же время, управление рисками какой-либо деятельности, т.н. «риск-менеджмент», составляет обширную область знаний. Одна из наиболее удачных «рисковых» аналитических моделей, т.н. «Модель швейцарского сыра» Джеймса Ризона (схема 10), позволяет понять, почему, несмотря на прилагаемые усилия, негативные события, всё же, происходят, чтобы уменьшить вероятность их появления в дальнейшем.
Любая система несовершенна и имеет многочисленные зоны уязвимости («дырки в сыре»), по которым реализуется риск негативных событий в тех случаях, когда «дырки» в «ломтиках» совмещаются. Четыре «базовых» «ломтика», упрощённо, составляют менеджмент, контроль, организация деятельности и собственно деятельность. Соответственно, «дырки» – это ошибки, разрушительный потенциал которых раскрывается при их совмещении, и каждая из которых в отдельности относится к одной из указанных категорий.
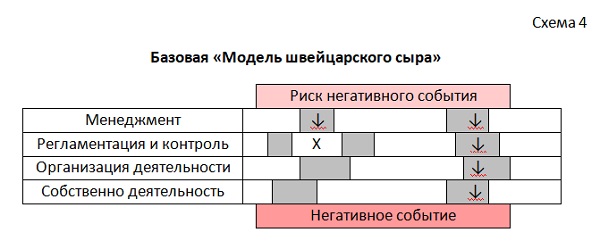
Схема 4. Модель «Швейцарского сыра» в классическом варианте
Анализ «дырок» в каждом «ломтике» позволяет уменьшить их количество за счёт устранения их части и сузить те из них, полная ликвидация которых в настоящее время невозможна по каким-либо причинам. Ещё один важный момент: внутри каждой категории можно выделить отдельные области и их дополнительно проработать, создав новые барьеры на пути реализации риска. Возвращаясь к аналогии «швейцарского сыра», это можно представить, как дополнительную «нарезку» каждого «ломтика» и взаимное смещение «слоёв», что резко снижает вероятность совмещения «дырок» и реализации риска.
Несомненным достоинством «Модели швейцарского сыра» является логичный и понятный выход за ситуативные пределы негативных событий. Большая часть негативных событий при оказании медицинской помощи, несмотря на непосредственное ведение процесса оказания медицинской помощи врачом, имеет системные причины. Личный вклад врача в негативное событие практически всегда переоценивается, хотя многие ошибки при непосредственном принятии клинических решений и выполнения медицинских вмешательств имеют первоисточниками ошибки в организации деятельности и в управлении на разных уровнях. Соответственно, концентрация внимания на враче и его личная ответственность блокирует работу над системными ошибками и они со временем умножаются. Врач на своём уровне не в силах остановить низвергающийся на него поток стремящихся к реализации рисков, проходящих сквозь другие слои практически беспрепятственно. Негативное событие неизбежно наступает, а система реагирует на это событие наказанием врача вместо сокращения количества и снижения разрушительного потенциала доходящих до него рисков. Ситуация возобновляется в порочном круге.
Проблема практического применения «Модели швейцарского сыра» состоит в том, что любое действие при оказании медицинской помощи больному, включая не только выполнение медицинских вмешательств, но и принятие врачебных решений, и даже саму ситуацию обращения за медицинской помощью, несёт в себе огромное количество всевозможных рисков, частью непредсказуемых и, случается, невообразимых. И для каждого из них – своя конфигурация «ломтиков» и «дырок». Поэтому использование данной модели может дать хороший эффект только при условии систематического характера аналитической работы в управляемой системе. Риски необходимо методично выделять и описывать, начиная с наиболее частых и опасных, и «по кирпичику» выстраивать барьеры на пути их реализации – т.е., выделять, описывать и устранять ошибки всех «слоёв», а также прорабатывать их самих, создавая постепенно наиболее эффективную и безопасную систему.
В следующей статье серии будут предложены макеты справочников, позициями которых могут наполняться первые две из представленных здесь моделей при их практическом использовании. Оставайтесь с нами!
Рекомендуем:
Пакет технологий экспертизы качества и управления качеством медицинской помощи по отклонениям
Обеспечение качества и безопасности медицинской деятельности по направлениям
Всегда ваши, команда Здрав.Биз и Андрей Таевский.